流感诊断标准2024,流感临床诊断标准
流感诊断标准2024最新版解读与临床应用
1.1 2024年流感诊断指南的核心更新内容
2024年的流感诊断指南在原有基础上进行了多项重要调整。首先,明确了对疑似重症流感患者应优先采用高灵敏度和特异性的检测方法,如核酸扩增检测(NAAT),以确保快速准确的诊断结果。其次,对于非重症病例,推荐使用数字免疫分析(DIA)或NAAT进行检测,提高筛查效率。同时,指南强调了在等待检测结果期间不应延误抗病毒治疗,这为临床医生提供了更灵活的应对策略。
1.2 流感临床诊断标准的分类与适用范围
流感临床诊断标准分为临床诊断病例和确定诊断病例两种类型。临床诊断病例需要结合流行病学史、临床表现,并排除其他可能疾病。而确定诊断病例则要求至少一种病原学检测结果为阳性。这一分类有助于医生根据患者具体情况选择合适的诊断方式,确保诊断的准确性和及时性。
1.3 流感病原学检测在诊断中的关键作用
病原学检测是流感诊断的重要环节。通过流感病毒核酸检测、分离培养以及血清学检测等手段,可以明确病毒感染的存在。这些检测不仅帮助确认诊断,还能指导后续治疗方案的选择。此外,分子检测技术的广泛应用提高了诊断的精准度,减少了经验性治疗的风险。
1.4 儿童流感诊断标准的特殊考量
儿童流感的诊断需要特别关注其独特的临床表现和病理特点。在流感流行季节,出现发热、咳嗽和咽痛等症状的儿童被定义为流感样病例。确诊需结合流行病学史、临床表现和病原学检查,尤其是病原学检测结果的阳性反应。针对儿童的诊断标准更加注重安全性,避免使用阿司匹林等可能引发严重副作用的药物。
1.5 临床医生如何结合流行病学史进行精准判断
流行病学史是流感诊断的重要参考依据。医生在接诊时应详细询问患者的近期接触史、旅行史以及是否处于流感高发季节。结合这些信息,可以更准确地判断患者是否可能感染流感。此外,流行病学史还能帮助医生识别高风险人群,从而采取更有针对性的诊疗措施。
流感临床诊断标准与治疗指南的实践指导
2.1 流感患者隔离与治疗的基本原则
流感患者一旦确诊,应立即采取隔离措施,防止病毒传播。对于住院患者,需根据病情严重程度进行分级管理,确保重症患者得到及时救治。非住院患者则建议居家隔离,保持室内通风,并佩戴口罩以减少传染风险。同时,隔离期间应密切观察病情变化,必要时及时就医。
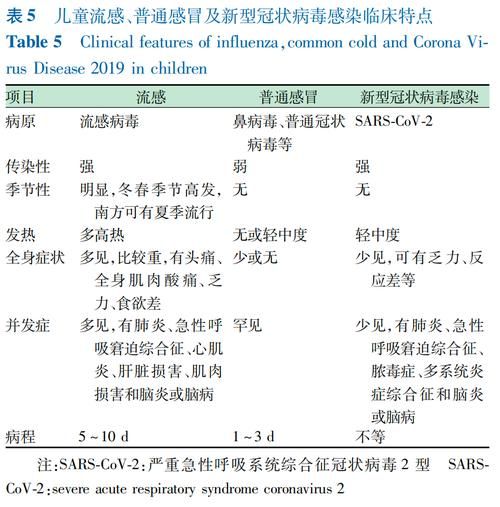
2.2 重症与非重症流感的识别与处理策略
识别流感是否为重症是制定治疗方案的关键。重症流感通常表现为高热不退、呼吸困难、意识模糊等症状,需立即送医并启动抗病毒治疗。非重症患者则可通过居家休息和对症治疗缓解症状。医生在判断时需结合患者的年龄、基础疾病以及感染时间等因素,确保治疗方案科学合理。
2.3 抗病毒药物的使用规范与注意事项
抗病毒药物是流感治疗的核心手段之一。2024年指南推荐,对于高危人群或疑似重症患者,应尽早使用奥司他韦等抗病毒药物,以缩短病程并降低并发症风险。用药时需注意剂量和疗程,避免自行停药或滥用。同时,医生应关注药物可能带来的副作用,如恶心、呕吐等,并给予相应指导。
2.4 合理用药建议:避免滥用抗生素与退热药
流感是由病毒引起的,抗生素对病毒无效,因此不应随意使用。只有在合并细菌感染时,才考虑使用抗生素。退热药的使用也需谨慎,尤其是儿童患者,应避免使用阿司匹林或含水杨酸制剂,以防引发瑞氏综合征。医生应根据患者具体情况选择合适的退热药物,并告知正确用法用量。
2.5 新型诊断技术在流感防控中的应用前景
随着科技发展,新型诊断技术在流感防控中发挥着越来越重要的作用。如点护理检测(POCT)设备可以快速提供检测结果,帮助医生第一时间做出判断。此外,分子检测技术的应用提高了诊断的准确性,减少了误诊和漏诊的可能性。未来,这些技术有望进一步普及,提升流感早期发现和干预的能力,为公共卫生安全提供有力保障。
本文系作者个人观点,不代表创业门立场,转载请注明出处!